
对于某些支原体肺炎重症患儿,支气管肺泡灌洗治疗能有效控制肺炎的进展,改善预后,降低长期后遗症的发生率。对于儿童重症支原体肺炎如何实施支气管肺泡灌洗,清华大学附属北京清华长庚医院发布了他们的临床建议。
撰文 |凌骏
“今日门诊,又有较多支原体感染的病人,轻症、重症各一半,重的也很重,需要住院治疗!”对于还在持续的肺炎支原体感染潮,10月24日,儿科医生张亚停发微博感叹。

图源:张亚停医生微博截图
在张亚停医生发这条微博的前一天,10月23日,北京清华长庚医院呼吸与危重症医学科牟向东团队发布了《支气管肺泡灌洗治疗儿童重症支原体肺炎简明临床建议》(下简称“临床建议”),为正在迅速增多的重症支原体肺炎患儿提供治疗思路。
牟向东是清华长庚医院呼吸与危重医学科主任,今年1月4日,他和团队曾发布国内首个“新冠病毒肺炎后肺纤维化简明诊治建议”。在当下支原体肺炎重症患儿的救治中,他们又观察到,支气管肺泡灌洗治疗能有效逆转患儿肺炎的进展。
根据国家卫健委今年发布的“儿童肺炎支原体肺炎诊疗指南(2023版)”,轻症不推荐常规支气管镜检查和治疗。怀疑有黏液栓堵塞和塑形性支气管炎的重症患儿应尽早进行,以减少并发症和后遗症的发生。
“目前大环内酯类抗生素耐药形势严峻,儿童年龄的影响又限制了抗生素的替换,导致许多重症支原体肺炎患儿临床治疗效果不佳。”牟向东告诉“医学界”,“因此在符合适应证的情况下,应尽早启动支气管肺泡灌洗治疗。但由于这项技术的普及不足,起草这份‘临床建议’,希望能进一步帮助重症肺炎患儿的救治。”

牟向东主任为重症儿童做支气管肺泡灌洗治疗。
(受访者供图)
何时启动支气管镜灌洗治疗?
支气管肺泡灌洗,是一种用于诊断或治疗肺部疾病的方法,采用电子支气管镜插入支气管和某一段肺部组织中,吸出的灌洗液可进行细胞、微生物、免疫等各项检查,有利于协助诊断病因。同时,反复灌洗也可以促进肺泡异物、炎症或免疫反应产物的排出,进而达到治疗目的。
“临床建议”展示了牟向东团队的救治实例。一名8岁女童因进行咳嗽、发热、呼吸困难3天而入院,指尖血氧饱和度88%左右,心率135次/分。入院当日的胸片正位显示右下肺不张,气管及纵隔向右移位。后经反复吸痰、支气管冲洗及肺泡灌洗,患者氧饱和度逐渐恢复正常;其后复查胸片逐渐恢复正常。
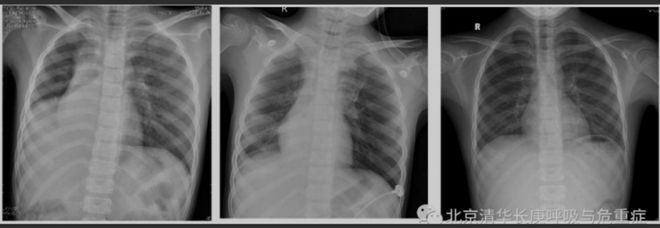
术前、术后当天以及术后十天女童胸片对比
(图源:清华长庚医院呼吸与危重症医学科)
牟向东告诉“医学界”,对于肺炎的患者,支气管肺泡灌洗多用于病原菌的诊断,尤其在成人肺炎中极少用于治疗。
“但和成人不同,儿童的支气管发育不成熟,管腔相对狭窄,肺炎支原体感染后导致的黏膜肿胀、分泌物堆积等,容易造成气管堵塞。支气管肺泡灌洗能稀释分泌物使其排出,疏通气管缩短病程,降低重症肺炎导致各类后遗症的概率。
“临床建议”指出,支气管肺泡灌洗用于儿童治疗,适应证包括“重症支原体肺炎”“大叶性肺实变或大面积肺实变”“塑形性支气管炎”“粘液栓导致肺不张”等。
同时,术前还需要排除若干禁忌证,包括“新近发生的急性冠脉综合征,未控制的严重高血压或者恶性心律失常”“主动脉瘤或食管静脉曲张有破裂风险”“不能纠正的出血倾向,如严重的凝血功能障碍”等。
指征、时机和禁忌证的评估与把握对临床医生提出考验。牟向东指出,建议或指南都只是“总体性描述”,重症支原体肺炎的概念本就相对宽泛,比如即便肺部没有出现大片实变,但患儿若出现气管堵塞,也需要进行肺泡灌洗。
“支气管镜毕竟是一种有创的检查(/治疗)。”牟向东表示。冲洗肺部有损伤黏膜等的风险,但延误治疗导致疾病进展,则可能加剧闭塞性支气管炎、塑形性支气管炎、支气管扩张等并发症,给患儿健康带来长期影响。
“一定要根据临床情况充分评估利弊。”牟向东强调,对于经验不足的医院或医生,若没有把握,应及时申请会诊咨询相关专家,“不能‘上手就治’,或干脆直接无视这项技术。”
哪些环节需要重点关注?
根据“临床建议”,治疗时的肺泡灌洗量需要格外关注。
“支原体肺炎的特征是在肺部呈现出叶段分布,病变往往集中在一叶或者一段,因此只需要灌洗一块区域,对应的副作用风险也低。”牟向东表示,“有些患儿的病变可能波及两个肺叶,此时适度增加灌洗部位也是可以接受的,但再多就不行。”
过大的灌洗量有引起患儿肺水肿、肺部感染播散、呼吸衰竭等的风险,“灌洗后还要最大可能的进行回吸收,缺乏经验的医生往往难以把握这些技术细节。”牟向东说。
为此,“临床建议”也详细阐明了操作要点,“在观察气管支气管的同时给予粘膜表面麻醉,并将镜下可见的脓性分泌物吸净,其后根据胸部CT确定支气管肺泡灌洗部位,即靶肺叶或肺段。
在支气管镜嵌顿于所选择的段或亚段支气管后,通常使用塑料注射器经活检孔快速注射等份的无菌生理盐水,7岁以下每次5~10ml,7岁以上每次10~20ml,总量不超过100ml。以100~150mmHg负压吸出,反复3~4次,中间略休息或给氧。
每次灌注后采用100mmHg左右的负压轻轻吸引至无菌塑料或硅化的玻璃回收容器内。总的回吸收率为40%~60%。回收液体过程中需要注意的是吸引负压过大可能导致远端气道塌陷或气道黏膜损伤。”
另一需要重点注意的环节则是麻醉,“临床建议”也列出了全麻操作及监测的细节与注意事项。
“支气管镜和胃镜、肠镜等不同,由于要伸入气道,儿童对气管镜耐受性极差,烦躁哭闹,局麻下很难配合支气管镜操作,有时需多人帮助才可能完成操作,家属接受度也差。为此,我们在2019年开展了儿童全麻气管镜。”牟向东说。
全麻也意味着治疗将更加依赖于院内的多学科合作,对麻醉医生提出了高要求。“临床建议”指出,“手术前要给予患儿雾化及抗炎治疗以平喘、解痉、降低气道高反应,监测并调整水电解质平衡紊乱。
进入手术室,待外周静脉液体通路建立后,给予患儿静脉快速诱导麻醉,充分给氧去氮后插入相应喉罩或者气管插管(建议给予6岁以下患儿置入喉罩维持机械通气,6岁以上患儿酌情考虑选用喉罩或者气管插管维持机械通气),并通过专用“毛毛虫”气管内管延长管连接小儿螺纹管及麻醉机行机械通气,麻醉维持采用全凭静脉麻醉,以瑞芬太尼0.2-0.4μg/(kg·min)、丙泊酚4-6mg/(kg·h)持续静脉泵注。
术中还要密切监测患儿脉搏、呼吸、血压、心率、血氧饱和度及呼气末二氧化碳分压等,麻醉医生需严密观察术者操作期间气道通畅程度、气道压,必要时及时提醒术者退出支气管镜以调整呼吸状况,确保血氧饱和度不低于90%,短暂性允许高呼气末二氧化碳分压,呼气末二氧化碳分压不高于60mmHg。”
“包括支气管镜的选择,外径和内径分别是多少?术中、术后出现并发症如何处理等,都是临床上容易犯错的环节,我们都在建议中进行了详细解释。”牟向东说。
尚未普及的“老技术”
“医学界”查阅发现,今年以来,有不少医院都发布报道称新开展了小儿支气管镜肺泡灌洗术。
葫芦岛市中心医院是一所三甲医院,今年3月28日该院发文称,对一名10岁的肺炎患儿完成了葫芦岛地区首例小儿支气管镜检查+肺泡灌洗术,填补了葫芦岛地区小儿支气管镜空白。同样是三甲医院,宜兴市人民医院也在今年完成了全市首例全麻下支气管镜下诊断性支气管肺泡灌洗,称结束了家属去外地儿童医院来回奔波的历史。
事实上,支气管镜的肺泡灌洗并不是新技术,技术要点在经规范培训后也不难掌握。牟向东对“医学界”介绍,但由于儿科的发展存在困境,平时适用该技术的业务量也不高,因此小儿支气管镜肺泡灌洗术的开展,也多只集中在专科儿童医院或大三甲医院。
“儿童支气管镜的开展本就不普遍,能够做全麻、严格把握指征和并发症处理的就更少了。”牟向东表示,“因此我们希望结合该领域现有的治疗规范,以及我们的临床经验,一方面是给新近开展这项技术的团队提供参考。”
“另一方面,对于没有条件开展的医院,建议医生提高相关意识,在常规的抗生素、激素等治疗方案效果不佳时,尽快考虑让重症患儿转诊至有条件的上级医院,避免耽误治疗。”牟向东说,“我们观察到,通过及时规范的支气管肺泡灌洗治疗,重症患儿的肺部病变好转得非常快。”
“临床建议”指出,“全麻气管镜下简单易行,镜下可看到阻塞的气管口脓性分泌物形成痰痂,痰痂甚至完全阻塞气管,导致肺不张,这样的情形常规治疗痰液很难排出体外。
经冲洗后,吸出近端痰痂,后面的白色粘稠痰液涌出到镜下,由气管镜吸出,盐水灌洗至看不到脓性分泌物后残液吸净撤管。这有利于气道分泌物的引流和吸收,会明显改善患儿的临床症状及体征,促进大片阴影的快速吸收,也减少了患儿后遗症。及时行支气管镜肺泡灌洗治疗可明显改善重症肺炎支原体肺炎患儿的疗效和预后。”
专家简介

牟向东 教授
清华大学附属北京清华长庚医院呼吸与危重医学科主任,主任医师、教授,博士研究生导师。2005年于北京大学医学部获得博士学位。北京医学会呼吸病学分会青年委员会第一届副主任委员,中华医学会呼吸病学分会第十届青年委员会委员,中华医学会呼吸病学分会感染学组委员。中华医学杂志/&英文版、中华结核和呼吸杂志通讯编委和审稿专家。Thorax中文版感染专刊编委。在国内外医学期刊第一作者发表论文100余篇,其中在NEJM发表3篇,2016年荣获“首都十大杰出青年医生”称号。
来源:医学界
责编:田栋梁
编辑:赵 静
*"医学界"力求所发表内容专业、可靠,但不对内容的准确性做出承诺;请相关各方在采用或以此作为决策依据时另行核查。





