

9月以来,各医院儿科收治的肺炎支原体感染患儿数量明显增加。多位专家表示,肺炎支原体感染每3~5年会呈周期性流行,目前全国的肺炎支原体感染发病率都有所上升,从9月份开始的一个多月时间内,基本上都处于高峰期状态。
肺炎支原体肺炎发病率总体呈上升趋势
湖北发布曾发文表示,约 3 至 7 年,肺炎支原体感染会发生一次地区性流行。近 2 年,尤其今年肺炎支原体感染在我国一些区域流行,有少数家庭或者班级聚集发病情况。
数据显示,肺炎支原体肺炎发生率在近年总体呈上升的趋势。《中华医院感染学杂志》曾发表研究,认为可能与近年来城市化发展越来越快,空气污染越来越严重有关系。研究人员认为,特别是北方的冬季,雾霾天气频发,降水少,空气干燥,外气温较低,儿童室外活动减少,造成儿童免疫力低下,容易引发呼吸系统疾病。
肺炎支原体肺炎的流行病学特点
MP广泛存在,可发生于任何年龄,儿童是最易感的人群,学龄前期和学龄期是发病的高峰年龄。在幼儿园、学校等人员密集的环境中更易发生。
肺炎支原体肺炎患者和肺炎支原体携带者可作为传染源,经飞沫和直接接触传播肺炎支原体,潜伏期2~3周,潜伏期内至症状缓解数周都有传染性。MP感染可发生在任何季节,我国北方地区秋冬季节多见,南方地区夏秋季节高发。
值得注意的是,今年和往年相比,我国的肺炎支原体肺炎出现了低龄化的特点,一些3岁以下的儿童也有发病。
肺炎支原体肺炎的临床表现
潜伏期为1~3周。发病形式多样,多数患者仅以低热、疲乏为主,部分患者可出现突发高热并伴有明显的头痛、肌痛及恶心等全身中毒症状。
少数MPP可发展为危重症,常以呼吸困难和呼吸衰竭为突出表现。
肺炎支原体肺炎的影像学表现
影像学表现是临床判断病情严重程度和评估预后的主要依据之一。肺部阳性体征少而影像学表现明显是支原体肺炎的重要特点。
MPP早期胸片或胸部CT主要表现为支气管血管周围纹理增粗、增多、支气管壁增厚,可有磨玻璃影、“树芽征”、小叶间隔增厚、网格影等。
肺泡炎性改变则依肺泡受累的范围而异,可有磨玻璃样阴影、斑片状、节段乃至大叶性实变,常见肺不张,可伴有肺门影增大,重者可合并胸腔积液。
不同于细菌感染,支原体肺炎累及上肺者或同时累及双肺者更多,且吸收较慢,即使经过有效治疗,也需要2~3周才能吸收,部分患者甚至延迟至4~6周才能完全吸收。
部分MPP可表现为局限或弥漫性细支气管炎特征,胸部高分辨CT(HRCT)显示为小叶中心结节影、“树芽征”、分支样线条征、细支气管扩张以及马赛克征象,可同时伴有支气管炎症,出现支气管壁增厚和分泌物堵塞。MPP出现肺内并发症时,如PE、坏死性肺炎(NP),可出现相应的影像学改变。
肺炎支原体肺炎的诊断
符合以上临床和影像学表现,结合以下任何一项或两项,即可诊断为MPP:
(1)单份血清MP抗体滴度≥1:160(PA法);病程中双份血清MP抗体滴度上升4倍及以上。
(2)MP-DNA或RNA阳性。
近年来一种新的病原体检测技术 NGS ,提高了临床呼吸道感染病原的检出率。NGS 通过捕捉合成链末端的荧光信号或氢离子释放所致的 pH 值的变化信号来获取 DNA/RNA 序列,相较于容易出现假阳性的 PCR ,NGS 要准确很多,目前已经被部分医院应用。
以下指标提示有发展为重症和危重症的风险:
(1)治疗后 72h 持续高热不退;
(2)存在感染中毒症状;
(3)病情和影像学进展迅速,多肺叶浸润;
(4)CRP、LDH、D-二聚体、ALT 明显升高,出现的时间越早,病情越重;
(5)治疗后低氧血症和呼吸困难难以缓解或进展;
(6)存在基础疾病,包括哮喘和原发性免疫缺陷病等疾病;
(7)大环内酯类抗菌药物治疗延迟。
肺炎支原体肺炎的治疗方法
早期识别和治疗SMPP和FMPP是MPP治疗的重点。最佳治疗窗口期为发热后5-10d以内,病程14d以后仍持续发热,病情无好转者,常遗留后遗症。
主要包括三大措施:分别是抗生素、糖皮质激素、软质支气管镜介入治疗。其他治疗包括静脉用丙种球蛋白、抗凝治疗、胸腔积液引流以及其他并发症处理等。
轻型MPP治疗:主要应用大环内酯类抗生素,一些轻型患儿也可能存在过度炎症反应,表现持续高热、1/2到2/3叶均匀一致实变或者2/3以上的不均匀实变,可酌情使用糖皮质激素和支气管镜治疗。
重症MPP治疗:采取不同侧重的综合治疗,即抗感染,联合糖皮质激素、支气管镜术、抗凝等。
1、抗MP治疗
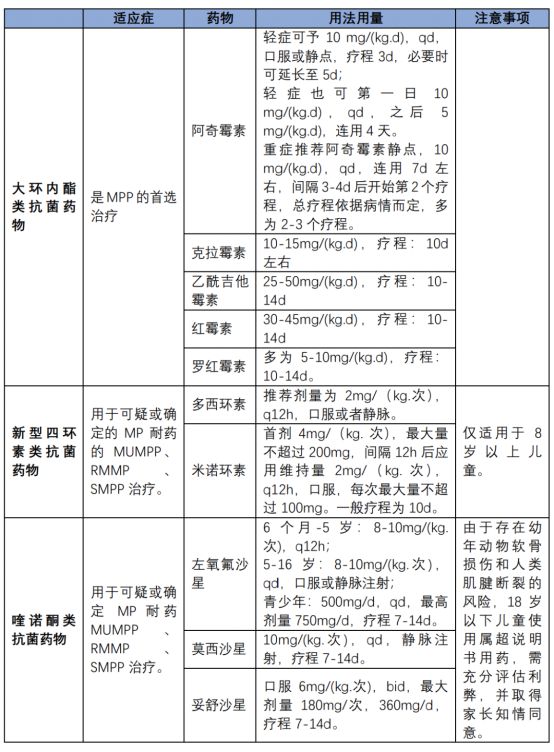
肺炎支原体对大环内酯类药物的高耐药率是我国CAP病原学有别于其他多数国家的重要特点。重症MPP患者,或对大环内酯类抗生素治疗无预期反应的MPP患者,直接选择或更换敏感抗生素,是阻止病情进展的关键。
大环内酯类的抗生素存在交叉耐药的特点。如MP对阿奇霉素耐药,往往也对其他大环内酯类抗生素(如克拉霉素、红霉素等)耐药。如果换药,可选择四环素类(多西环素,米诺环素),其次氟喹诺酮类(左氧氟沙星,环丙沙星)。但是,这两类药物在儿童不常规使用。比如,多西环素的说明书上注明“8岁以下儿童禁用”,左氧氟沙星的说明书上注明“18岁以下儿童禁用”。因此在选择治疗方案上,医生应权衡利弊,与患者充分沟通,并取得患者的知情同意。
如选择使用左氧氟沙星,使用过程中需关注胃肠道、皮疹、肝肾功能、血液系统、血糖、心脏系统、神经系统等方面的指标,另外由于皮质类固醇和氟喹诺酮类药物联用会增加肌腱损伤风险,这些药物应避免联合使用。
2、糖皮质激素
适应症:主要用于重症和危重症患儿。
3、混合感染治疗
①抗细菌治疗
如高度怀疑或已明确 MPP 合并肺炎链球菌(SP)、金黄色葡萄球菌(SA)感染,且耐药的可能性较低,可联合应用第二、三代头孢类抗菌药物,不推荐常规联合限制使用的抗菌药物如糖肽类、噁唑烷酮类及碳青霉烯类等;混合革兰氏阴性菌感染多见于免疫功能缺陷者或 SMPP 的后期。
抗细菌治疗方案应参考儿童 CAP、HAP 规范和指南。当所使用的抗 MP 药物对混合感染的细菌也敏感时,尤其是使用喹诺酮类药物,一般不建议额外再加用其他抗菌药物。
②抗病毒治疗
混合腺病毒感染时,可应用 IVIG 治疗,是否应用西多福韦根据药物可及性、免疫功能状态以及病情决定。合并流感时,可应用抗流感药物。混合鼻病毒和呼吸道合胞病毒(RSV)等感染,可对症治疗。
③抗真菌治疗
原发性免疫功能缺陷患儿、病程长且长期应用大剂量糖皮质激素、气管插管等患儿,可能合并曲霉或念珠菌感染。肺念珠菌感染病情较轻或氟康唑敏感者首选氟康唑,病情较重或氟康唑耐药者可应用卡泊芬净、伏立康唑或两性霉素B(含脂质体)。肺曲霉感染采用伏立康唑或两性霉素B(含脂质体)治疗。
参考文献:
[1]国家卫生健康委员会《儿童肺炎支原体肺炎诊治指南(2023年版)》
[2] 刘小会,毕晶,张亚芳,等.左氧氟沙星在儿科临床中的应用[J].中华实用儿科临床杂志,2023,38(10):764-767.DOI:10.3760/cma.j.cn101070-20230627-00527.
撰文 | 阿拉斯加宝
编辑 | 阿拉斯加宝
版权说明:梅斯医学(MedSci)是国内领先的医学科研与学术服务平台,致力于医疗质量的改进,为临床实践提供智慧、精准的决策支持,让医生与患者受益。欢迎个人转发至朋友圈,谢绝媒体或机构未经授权以任何形式转载至其他平台。





